商傳媒|康語柔/綜合外電報導
根據一份最新病例報告顯示,糖尿病患者的糖化血色素(HbA1c)數值下降,並非總是意味著病情好轉,有時反而可能是潛在嚴重疾病的警訊。這份報告強調,在美國,第二型糖尿病患者若出現糖化血色素異常下降,應警惕罕見胰臟神經內分泌腫瘤「胰島素瘤」(insulinoma)的可能性。
該病例發生於美國,一名罹患第二型糖尿病逾十年的67歲女性患者,自2015年起在住院醫師為主的持續照護門診接受治療。其糖化血色素曾於2018年5月高達9.8%,但在2019年5月下降至6.6%,此後數年維持在6%至7%之間。病患甚至在2020年完全停用胰島素治療,僅服用口服藥物,且之後自行減少滅福樂(metformin)劑量。
然而,自2022年4月起,該患者開始出現症狀性低血糖,血糖值曾低至64 mg/dL。2023年4月,她因昏厥前兆、噁心與虛弱就診,血糖值更降至54 mg/dL。至2024年8月,患者因頭暈跌倒送急診追蹤,此時其糖化血色素已降至5.4%,且已停用所有糖尿病藥物。
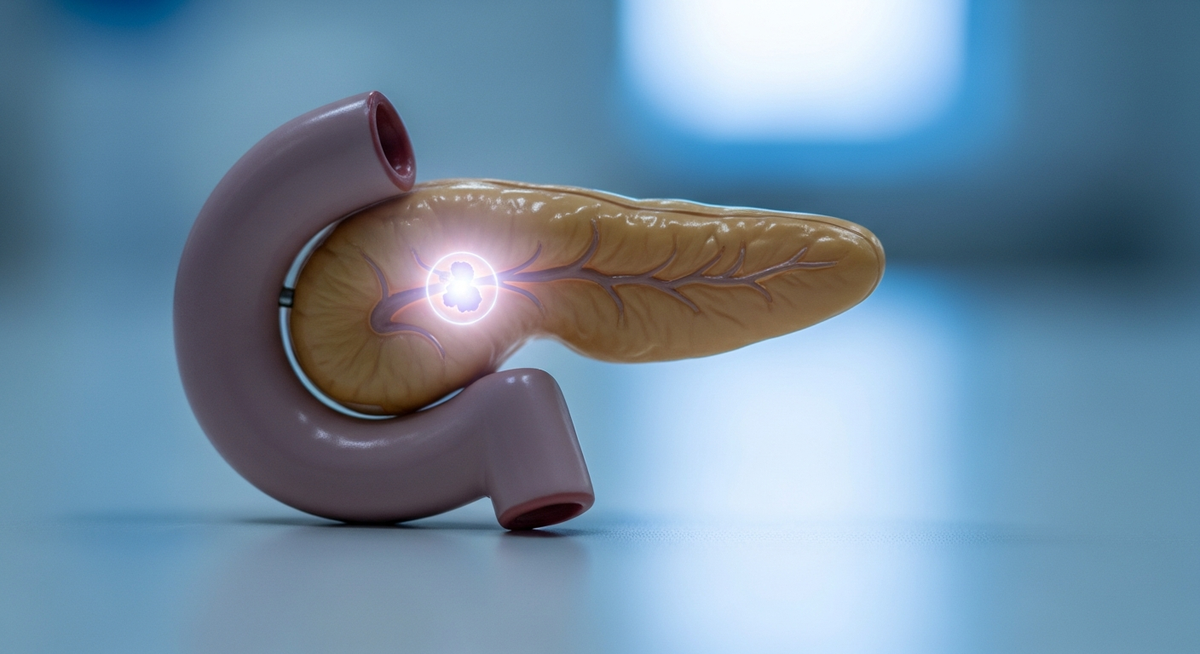
醫療團隊對此異常現象進行診斷評估,發現患者的胰島素與C胜肽(c-peptide)水平在低血糖狀態下顯著升高。電腦斷層掃描顯示胰臟尾部有異常增強結構,此結構曾在2018年的掃描中被意外發現,但當時體積較小。後續的核磁共振造影(MRI)進一步證實了胰島素瘤的診斷,患者隨後被轉介至外科腫瘤科進行切除手術。報告指出,胰島素瘤的年發生率僅約百萬分之0.7至4例。
手術後,該患者的糖化血色素恢復至8%以上,並在內分泌科指導下重新開始胰島素治療,顯示胰島素瘤確實是導致其糖化血色素異常下降的原因。此案例凸顯了在基層醫療環境中,特別是住院醫師持續照護門診,診斷罕見疾病所面臨的挑戰。由於患者在2022年2月至2024年9月間,曾由10位不同的住院醫師診治,醫護人員的持續性不足、文件紀錄不完整及診斷追蹤延遲等因素,均可能導致診斷錯誤,據估計美國每年約有5%的診斷錯誤率。
為改善此類問題,美國畢業後醫學教育評鑑委員會(Accreditation Council for Graduate Medical Education)已更新家庭醫學住院醫師訓練計畫的持續照護要求,期望提升患者照護的持續性。此外,美國醫學院協會(Association of American Medical Colleges)也提出指導方針,建議住院醫師應維持臨床好奇心,並透過詳盡的病史詢問和身體檢查,識別異常趨勢,以考慮罕見疾病的可能性。這份報告提醒醫療專業人員,即使是看似好轉的檢驗數值,也應置於完整的臨床背景下綜合判斷,以避免延誤診斷。