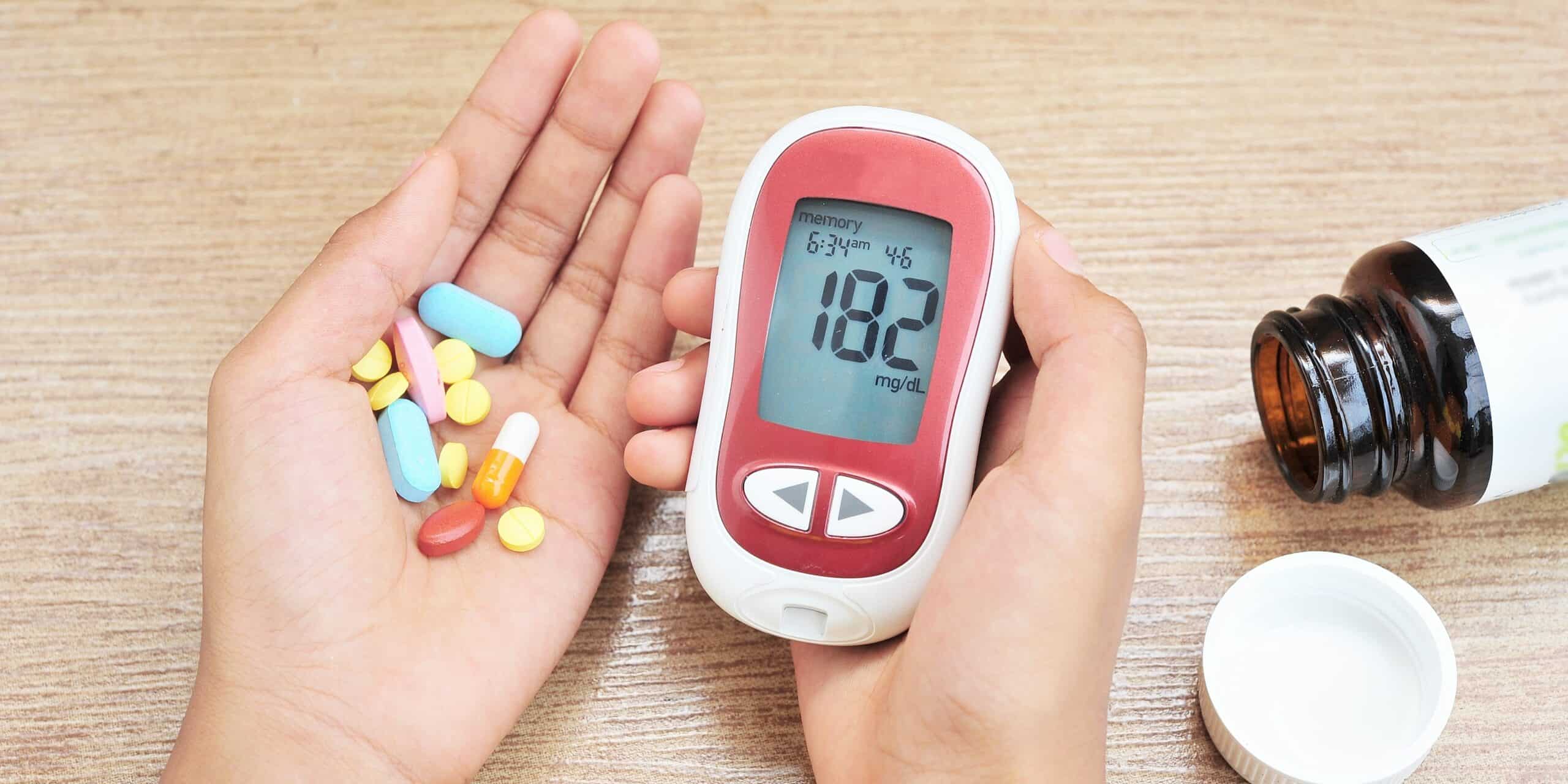
「其實我很怕死,也很擔心洗腎和其他併發症」43歲的上班族楊小姐平時不喝含糖飲料,卻在健檢時發現自己罹患糖尿病,她試圖「自力救濟」,血糖值卻遲未下降;後來,她下定決心就醫,並配合用藥,短短6個月,糖化血色素就從超過9%降到6%,堪稱模範糖友。衛生福利部雙和醫院新陳代謝科主任吳忠擇醫師說,亞洲人普遍有胰島β細胞分泌不足的問題,只要配合醫師診斷,「針對不同族群給予合適的治療」,就能「把握上天給我們的最後一次機會,與糖尿病和平共處」。
楊小姐接受《Hello醫師》訪問時表示,她在3年前接受公司健檢時,發現空腹血糖超標,當時不以為意,認為只要透過調整飲食和運動,就能將血糖降至標準範圍;沒想到,隔年健檢發現血糖超標問題依舊存在;到醫院檢測糖化血色素,數值更超過9%,「真的非常震驚,我不喝含糖飲料、不吃甜食,為什麼糖尿病還會找上門?」
楊小姐說,當下雖然難以接受,但她很快地整理好心情,配合醫師進行治療,6個月後再測糖化血色素,數值已經降到6%。楊小姐認為,「糖尿病不可怕,它就是一種慢性病,可怕的是罹病後還置之不理,讓自己出現更嚴重的健康問題」。
擔憂引發併發症 嚴格控糖不鬆懈
楊小姐回想確診時的心情表示:「其實我很怕死,也擔心糖尿病引發腎臟病變」;原來她有家人是洗腎患者,在照顧過程中,清楚感受洗腎病人的辛苦之處」;因此,就算起初無法接受,她仍然理性面對,「把血糖控制好之後,應該就不容易走到洗腎的那一步」。
楊小姐的主治醫師吳忠擇主任接受《Hello醫師》訪問時說明,因血糖會隨血液出現在全身,若血糖沒控制好,很容易出現全身性的併發症,「根據統計,超過5成以上洗腎族群是因糖尿病控制不佳所致;此外,包括心血管疾病、中風、心肌梗塞、失明等,也是常見的共病或併發症」。
亞洲人分泌胰島素的細胞先天不足 確診糖尿病僅剩20%功能
吳忠擇主任指出,像楊小姐這種平時不愛吃甜食、沒有家族史卻罹患糖尿病的糖友,在臨床上並不少見;由於亞洲人體質中,分泌胰島素的細胞──β細胞缺陷,若以造成糖尿病兩大因素「胰島素敏感度差」與「胰島素分泌不足」來看,亞洲人大多屬於第二種類型。
吳忠擇主任進一步說明,胰島素由胰臟中的β細胞製造,除了先天分泌較少,容易造成血液中血糖過高之外,更值得注意的是,「多數人被診斷為糖尿病後,β細胞已經凋亡80%,只剩下20%能正常作用」;他特別提醒,「一旦被診斷為糖尿病後,更要及早保護β細胞,避免細胞持續凋亡」,因為β細胞凋亡得愈多,未來勢必使用更多藥物,才能有效控制血糖。
吳忠擇主任說,及早使用藥物控制血糖,配合飲食調整,可讓β細胞獲得減少製造胰島素的喘息機會;想避免β細胞凋亡,用藥部分有多種選擇,除了先從控制血糖著手,也可利用DPP-4抑制劑維持腸泌素正常分泌,補充或維持腸泌素在體內的濃度,達到保護β細胞的效果。
另外,透過飲食調整與規律運動,也有機會恢復β細胞。吳忠擇主任補充,有研究發現,運動時,身體會產生多種激素,對於修復β細胞也有幫助。

持續控糖穩糖 避免胰島素中的β細胞凋亡
楊小姐確診糖尿病後,坦承在控制血糖過程中,難免因忘記吃藥、生活壓力大等因素,導致血糖波動。吳忠擇主任說,類似楊小姐的情況在糖友圈其實很常發生,但多數糖友都輕忽血糖波動的嚴重性。
吳忠擇主任表示:「血糖波動愈大,對器官的傷害愈大,像是大腦、心臟等器官都會受影響,此外,因為沒有穩定用藥,導致血糖飆升,等於是在蹂躪β細胞,加速β細胞凋亡;如果將血糖控制好,可以生活得和一般人差不多,也不會因為出現相關併發症,造成健康困擾」。
糖尿病治療藥物不斷更新,其中有一種DDP-4抑制劑藥物能達到降低血糖、保護β細胞的功效;吳忠擇主任解釋,使用DDP-4抑制劑藥物,有助於維持腸泌素在體內的濃度與作用時間,進而實現控制血糖、保護β細胞的功效。同時,吳忠擇主任也提醒,病患千萬不要自行停藥,因為停藥又吃藥會對身體造成更大傷害,「等於是讓身體不斷在欠債,有一天總要還的」。
藥物 飲食 運動 三管齊下控糖不卡關
楊小姐在接受治療過程中,除了配合醫師治療計畫,認真用藥控制血糖外,也戒掉大量吃麵食的習慣,同時盡量多補充蛋白質與纖維質,透過調整飲食份量與用餐時間,讓自己吃得更健康;此外,她也安排每周三天在住家附近散步30分鐘,維持規律運動習慣。
楊小姐分享,控制血糖沒有捷徑,唯有配合醫師的治療計畫且規律用藥,加上飲食與運動,缺一不可。所以,她才能成功將糖化血色素控制在6%。楊小姐說,現在生活更有自信,「身邊的人都說我變得比較有精神,體態也變好了」。

【延伸閱讀:亞洲人先天基因缺陷 糖尿病控糖關鍵】 新糖友及早保護「這個」細胞 幫助延後加藥時間】
(圖片授權:達志影像)
若您有任何相關內容合作、採訪活動及投稿邀約,歡迎隨時與《Hello醫師》聯繫:info@helloyishi.com.tw
健康訊息不漏接,歡迎加入《Hello醫師》社群: